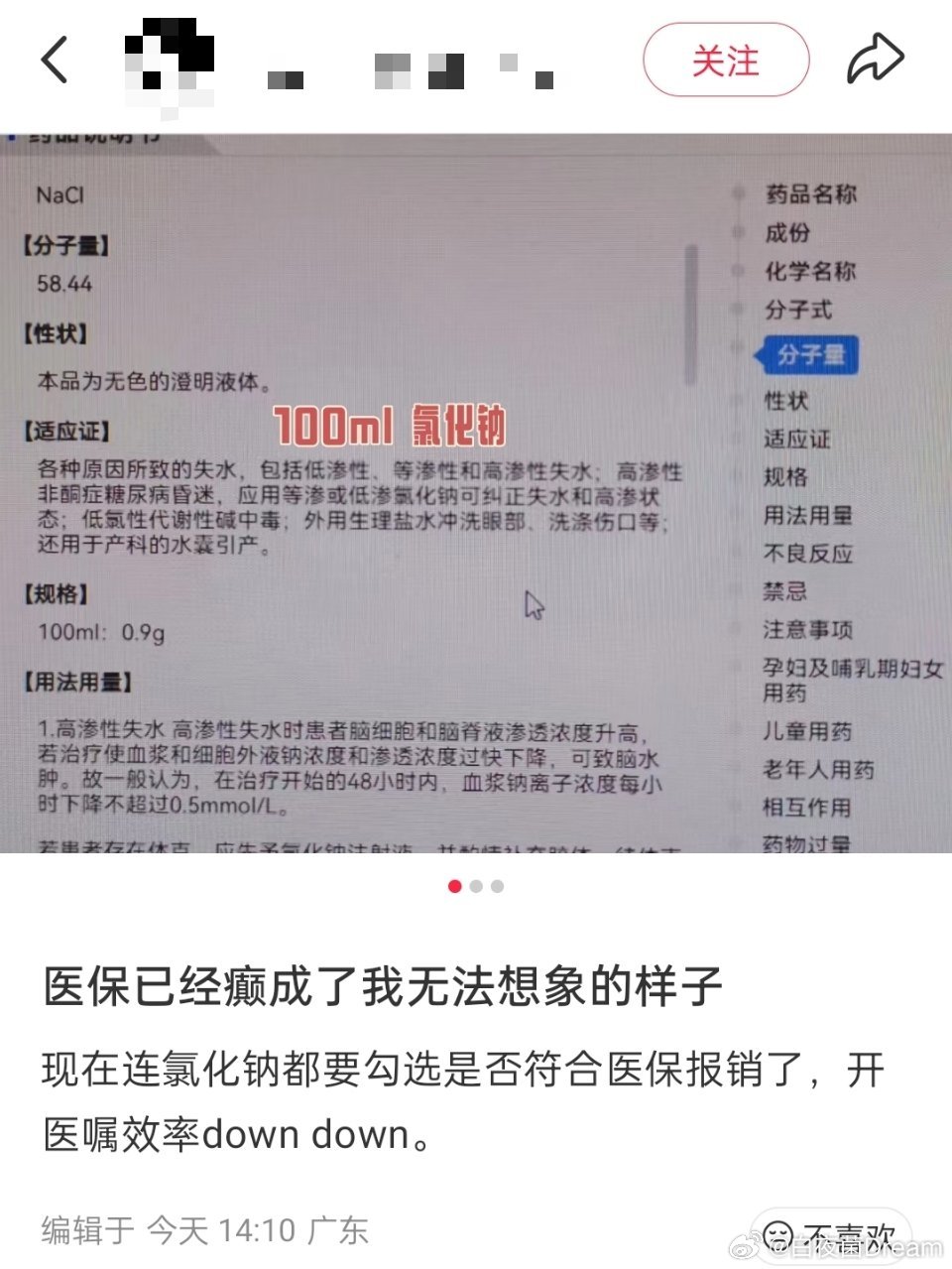
很多人不明白,医院不是应该赚很多钱,怎么会发不出工资呢?其实原因在于医保局的钱报销不出来了。比如一所医院一年医保申请报销了1.5亿,但实际拿到的钱并没有这么多。 麻烦看官老爷们右上角点击一下“关注”,方便您进行讨论和分享,感谢您的支持! 医院并不是经营混乱、胡乱花钱才走到这一步,而是医保支付方式改革、药品耗材零差价、财政补助不到位等多重因素叠加,把医院的现金流压到了极限,最后只能挤压医护人员的薪酬空间。 大家习惯以为患者看病交钱,医院立刻就能拿到钱,可真实流程是患者只付一小部分自费,大头都要医院先垫付,之后再统一向医保局申请报销,这个周期往往长达数月甚至更久。 一家中等规模的医院一年向医保申请报销的费用常常突破1.5亿,但医保执行总额预付制度,只会按核定额度拨款,超出去的部分不会全额兑付,医院只能自己承担这部分亏空。 医保总额预付简单说就是一年给医院划定一个总盘子,花超了不补、结余部分留用但容易影响下一年额度,医院从“多劳多得”变成“控费才能不亏”,运营逻辑彻底被改写。 按病种付费也就是DRG、DIP模式,给每一种病定死报销价格,不管实际治疗花多少,医保只按这个标准给钱,疑难重症、老年多病共存的患者很容易让医院治疗超支。 药品耗材零差价政策让医院不能再从药品和耗材中赚取加成利润,过去这部分是医院重要收入来源,现在进价卖出完全无利,收入直接少了一大块稳定支撑。 政策初衷是降低患者负担、斩断以药养医链条,但在医疗服务价格没有同步到位、财政补偿不足的情况下,这部分损失几乎全由医院自己消化,运营压力成倍增加。 公立医院承担着大量公益任务,急诊急救、公共卫生事件处置、基层帮扶、教学科研都要免费或低价完成,这些不仅不赚钱还要持续投入,成本居高不下。 地方财政对公立医院的拨款往往只能覆盖基本运行的一小部分,多数医院要靠自己挣来维持运转,在医保控费越来越严的背景下,自给自足变得越来越难。 医保报销回款慢、额度紧、审核严,出现违规疑点就直接扣减或暂缓支付,医院账面上有大量应收款却拿不到现金,发工资、买耗材、交水电都要靠自有资金硬扛。 就像一家医院明明该报销1.5亿,实际只拿到1.2亿甚至更少,中间几千万缺口无法弥补,而医护工资是每月固定支出,没有多余资金就只能拖欠或降薪。 这种结构性压力最先受伤的就是一线医护,他们工作量没有减少,甚至因为患者增多而更忙,可收入不稳定、绩效打折,工作积极性受到明显影响。 不少医护人员因为收入下降、压力过大选择离职或转行,尤其是骨干医生和年轻人才流失,长期下去会直接影响医疗队伍稳定和医疗服务质量。 医院运营承压后,为了控制医保超支,不得不缩短住院天数、严控检查用药,患者会感觉住院难、住院时间短、检查不充分,就医体验明显下滑。 一边是医保基金要安全可持续,一边是医院要生存、医护要收入、患者要看好病,三方诉求交织在一起,形成谁都难受的困局,不是某一方的问题而是制度衔接的问题。 医保支付改革的方向是正确的,目的是控费增效、保障基金安全、让老百姓看得起病,但在落地过程中需要更灵活的缓冲机制和更充足的配套补偿。 要破解当前困局,就需要加快医保清算周期、合理动态调整总额额度、完善超支合理分担机制、加大财政投入、同步提高医疗服务价格,让医院有稳定现金流。 只有把医保、医院、患者三方的利益平衡好,才能让医院不再为发工资发愁,让医护安心看病,让患者放心就医,让医疗体系回到健康可持续的轨道上来。 这场困局不是医院经营不善造成的,而是转型期必须面对的结构性问题,只要政策及时优化、各方协同发力,就能慢慢走出眼前的资金困境。 信息来源: 1. 国家医疗保障局《医疗保障按病种付费管理暂行办法》及官方政策解读(2025年8月、2026年3月) 2. 中国政府网、国家卫健委关于医保支付改革与公立医院运行相关公开解读 3. 多地医保局、卫健委关于总额预付、DRG/DIP付费实施细则与公开报道 4. 公立医院财务运行与医保资金结算相关行业调研与权威媒体报道