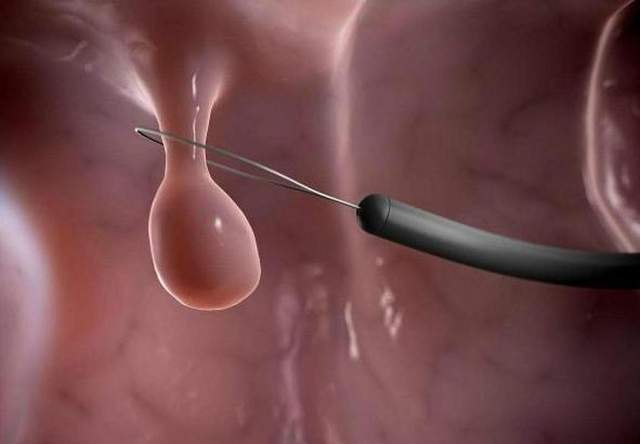
你是否在体检后看到“结肠息肉”的诊断时心惊胆战?是否认为息肉是癌症的“前奏”,感到恐慌无助?又或者,你毫无症状却被告知肠道里藏着息肉,疑惑这到底是何方神圣?今天,让我们彻底揭开结肠息肉的面纱——它并非不治之症,但忽视它可能酿成大祸。
结肠息肉:肠道里的“隐形杀手”究竟是什么?结肠息肉,简单来说,就是肠道黏膜上多长出的“小肉疙瘩”。它们可能单个出现,也可能成群聚集;有的带蒂像小葡萄,有的扁平紧贴肠壁。大多数息肉早期悄无声息,不会引发明显症状,但部分息肉却暗藏危机——尤其是腺瘤性息肉,它们就像肠道里的“定时炸弹”,若不及时拆除,可能逐渐演变为结直肠癌,这个过程可能需要5-10年甚至更久。
信号1:便血≠痔疮,警惕息肉作祟!
很多人发现大便带血时,第一反应是痔疮。但结肠息肉导致的便血常混在大便中,血色偏暗红,而痔疮出血多为鲜红色滴血。若反复出现便血,尤其是伴有黏液,千万别自行诊断,务必排查肠道问题。
信号2:排便习惯突变,肠道在“报警”!
原本规律的排便突然变得紊乱:腹泻与便秘交替出现,大便形状变细、扁平,或总有排不净的感觉——这可能是息肉压迫肠道发出的信号,需高度警惕。
信号3:腹痛、腹胀?别当“小毛病”忽视!
较大的息肉可能刺激肠道,引发腹部隐痛或胀气。若症状持续,别误以为是消化不良或肠炎,及时就医是关键。
误区破解:
● “息肉一定会癌变?” × 并非所有息肉都危险。增生性息肉、炎性息肉等良性息肉癌变风险极低,但腺瘤性息肉需高度重视。
● “没症状=没问题?” × 多数息肉早期无症状,等到腹痛、便血出现时可能已进展。肠镜检查才是“火眼金睛”。
● “切除息肉就万事大吉?” × 息肉易复发!尤其是有家族史或肠道环境不佳者,术后仍需定期复查肠镜。
● “年纪轻,息肉与我无关?” × 虽随年龄增长发病率升高,但年轻人若饮食不健康(高脂、低纤维)、长期吸烟饮酒,同样可能中招。
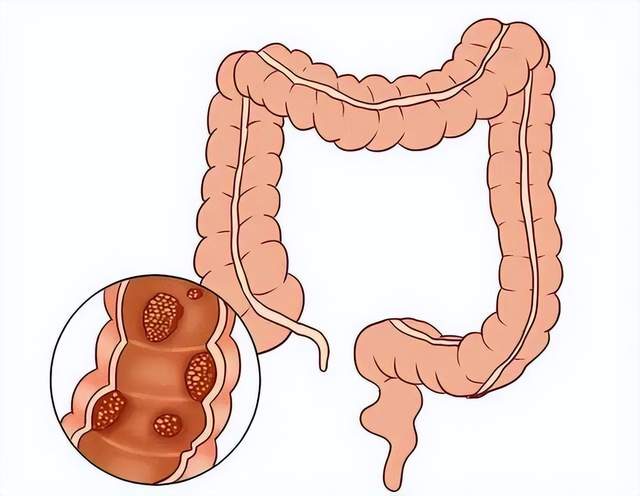
1. 家族遗传: 若直系亲属有肠息肉或肠癌史,患病风险倍增。
2. 饮食“重口味”: 长期大量摄入红肉、加工肉(香肠、培根)、油炸食物,膳食纤维摄入不足(如少吃蔬果)。
3. 生活习惯差: 吸烟、酗酒、肥胖、缺乏运动,肠道代谢废物堆积。
4. 慢性肠道炎症: 如溃疡性结肠炎、克罗恩病患者,息肉风险显著升高。
5. 年龄因素: 40岁以上人群发病率明显上升,建议主动筛查。

策略1:肠镜检查——早发现是“救命关键”!
● 筛查建议:
✓ 普通人群:40岁起建议做首次肠镜检查,若无异常每5-10年复查。
✓ 高危人群(有家族史、慢性肠炎等):提前至30-40岁筛查,或遵医嘱缩短间隔。
● 肠镜优势: 不仅能直接观察息肉,还可当场切除小息肉,避免二次手术。无痛肠镜技术成熟,过程舒适,无需恐惧。
策略2:饮食“大扫除”,给肠道减负!
● 少吃: 红肉、加工肉、动物脂肪、油炸烧烤、辛辣刺激性食物。
● 多吃: 高纤维食物(全谷物、蔬菜、水果),如苹果、燕麦、西兰花,促进肠道蠕动,减少毒素停留。
● 补充: 钙和维生素D(可通过饮食或补充剂),研究表明二者能降低息肉复发风险。
● 习惯: 足量饮水,保持大便通畅,戒烟限酒。
策略3:切除+随访,斩草除根!
● 小息肉(如<2cm): 可在肠镜下直接切除(EMR/ESD),创伤小、恢复快,病理检查明确性质。
● 大息肉/癌变风险高: 可能需要外科手术,如结肠切除术。
● 术后管理: 遵医嘱定期复查肠镜(通常1-3年内),监测息肉是否复发,及时调整生活习惯。
结肠息肉是可控可防的!它不是死刑判决,而是身体的预警信号。通过筛查、饮食、治疗三管齐下,这枚“定时炸弹”完全可被拆除。别让恐惧耽误行动,主动管理才是王道!