
你有没有想过,每天一杯冰镇可乐带来的快感,可能正在悄悄改变你的血压系统?明明只是解个渴、提个神,怎么就和“高血压”扯上关系了?

更关键的是,这种影响并非只体现在“血压升高”这一项上——它可能牵动身体多个系统的连锁反应。而这些变化,往往在不知不觉中发生,等到察觉时,已经不是简单“少喝点”就能逆转的了。
说到可乐,很多人第一反应是“糖多”。确实,一听330毫升的普通可乐,含糖量接近35克,几乎达到世界卫生组织建议的每日游离糖上限。
但对高血压人群来说,问题远不止糖那么简单。可乐里还藏着另一个“隐形推手”——高果糖玉米糖浆。这种甜味剂不仅让饮料更甜,还会在体内快速转化为甘油三酯,促进内脏脂肪堆积,间接加重血管阻力。
大量摄入果糖会抑制一氧化氮的生成,而一氧化氮就像是血管的“放松开关”,能让血管平滑肌舒张、降低血流阻力。一旦这个开关失灵,血管就容易“绷紧”,血压自然往上走。
临床观察发现,连续两周每天饮用含糖饮料超过500毫升的人,收缩压平均上升4-6毫米汞柱,这可不是小数目。
除了糖,可乐里的咖啡因也不容忽视。虽然一杯可乐的咖啡因(约30-40毫克)远低于咖啡,但对敏感人群,尤其是血压本就不稳的人,它可能成为压垮骆驼的最后一根稻草。
咖啡因会短暂刺激交感神经,让心跳加快、血管收缩,导致血压在短时间内明显波动。
长期如此,血管弹性会逐渐下降,就像反复拉扯的橡皮筋,终有一天失去回弹力。这种反复的血管紧张状态,不仅让血压控制更加困难,还可能加速动脉硬化的进程。
具体会有哪些变化呢?夜间血压不再平稳下降。健康人睡觉时血压会自然降低10%-20%,称为“杓型血压”。
但研究发现,常喝含糖饮料的高血压患者,夜间血压降幅变小,甚至出现“非杓型”或“反杓型”,这意味着心脏整晚都在超负荷工作,得不到应有的休息。
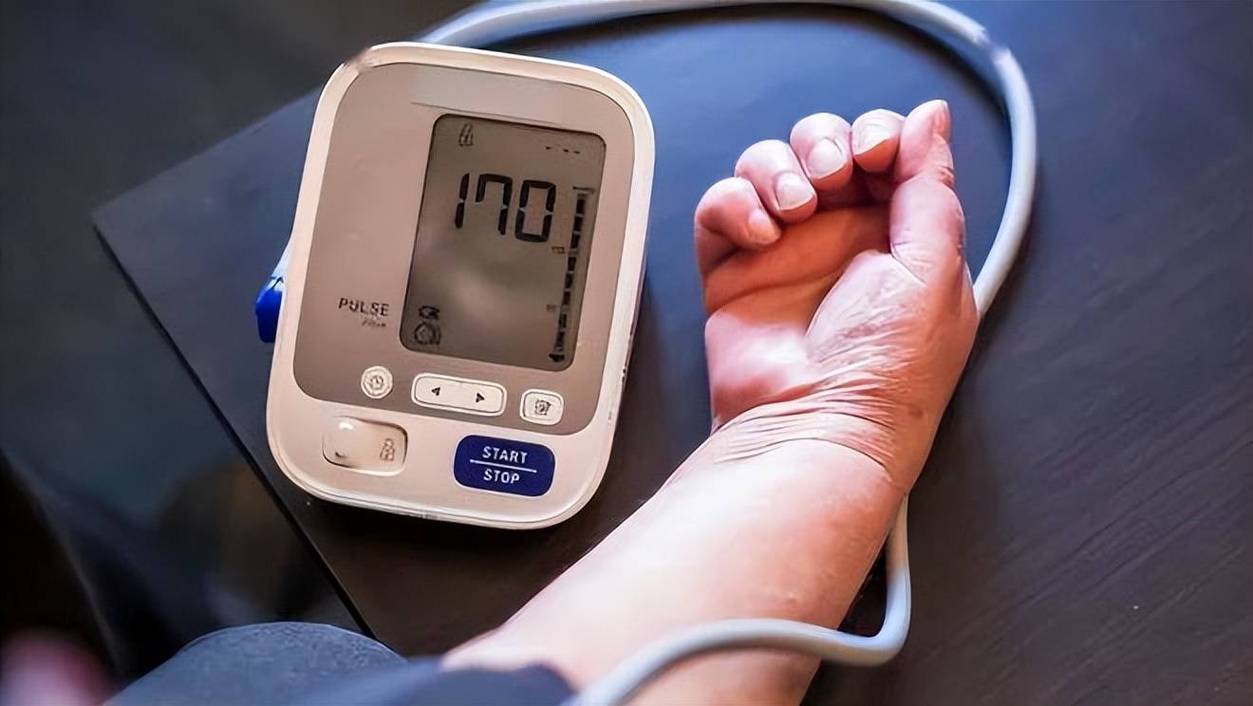
清晨血压飙升更剧烈。早上6点到10点本就是心脑血管事件高发时段,若再加上可乐的刺激,清晨收缩压可能比平时高出15-20毫米汞柱,大大增加脑卒中风险。
第三,降压药效果可能打折扣。高糖饮食会引发胰岛素抵抗,而胰岛素本身具有保钠作用——钠多了,血容量增加,抵消了部分利尿剂或ACEI类药物的作用。
不少患者抱怨“药吃了没用”,却没意识到,可能是那杯可乐在“拖后腿”。第四,尿酸水平悄然上升。果糖代谢过程中会产生大量嘌呤,进而转化为尿酸。
高尿酸不仅伤肾,还会损伤血管内皮,与高血压形成恶性循环。有人把这比作“身体的排水系统堵了,尿酸像水垢越积越多”,最终连血压都跟着“水涨船高”。
第五,体重增长更容易集中在腹部。可乐提供的热量是“空热量”——只有能量,没有营养。身体无法从这种液体糖分中获得饱腹感。
反而更容易在正餐之外额外摄入热量。久而久之,腰围变粗,内脏脂肪包裹血管,进一步推高血压。

第六,血管弹性开始下降。长期高糖环境会让血管壁发生“糖基化终末产物”沉积,就像铁管生锈,血管也会“老化”。弹性减弱后,即使血压数值暂时正常,血管承受的压力其实更大,动脉硬化的风险随之升高。
第七,睡眠质量可能变差。可乐中的咖啡因和糖分共同作用,可能干扰深度睡眠。而睡眠不足本身就会激活交感神经系统,导致第二天血压更高,形成“喝可乐—睡不好—血压高—更想喝”的怪圈。
第八,情绪波动更频繁。血糖快速升高又骤降的过程,会让人经历“兴奋—疲惫—烦躁”的情绪过山车。压力激素如皮质醇随之升高,间接促使血管收缩、心率加快,对血压控制造成隐性打击。
有人会说:“我喝的是无糖可乐,总没问题吧?”这里要提醒:无糖可乐虽不含糖,但人工甜味剂如阿斯巴甜、安赛蜜等,可能通过改变肠道菌群或影响胰岛素敏感性,间接影响血压调节。
目前研究尚未完全定论,但普遍认为,长期大量饮用代糖饮料仍需谨慎,尤其对已有代谢问题的人群。真正的“无害”饮品,还是白开水、淡茶这类天然、无添加的选择。
是不是一口都不能碰?倒也未必。关键在于“量”和“频率”。偶尔喝一小杯,对血压控制良好的人影响有限。
但若本身血压偏高、合并肥胖或糖尿病,建议尽量避免含糖饮料,包括可乐、果汁、奶茶等。白开水、淡茶、柠檬水才是更稳妥的选择。

减少可乐摄入的同时,更要关注整体饮食结构。多吃富含钾的食物如香蕉、菠菜、土豆,有助于对抗钠的升压作用;
保证充足睡眠、适度运动,也能帮助血管保持年轻状态。血压管理从来不是单一行为的改变,而是一整套生活方式的调整。
值得强调的是,个体差异始终存在。有人喝可乐后血压纹丝不动,有人却明显升高。这与基因、基础疾病、药物使用等多种因素相关。

最可靠的做法是自我监测——在饮用含糖饮料前后测量血压,观察自身反应,比盲目跟风更有意义。真正的健康,往往藏在那些被忽略的日常选择里。
可乐并非“毒药”,但它的确不适合高血压人群作为日常饮品。那些看似微小的习惯,日积月累,可能成为健康的“慢性侵蚀者”。

参考文献:
1. 中国高血压防治指南修订委员会.《中国高血压防治指南(2018年修订版)》.中华心血管病杂志,2019,47(1):10-46.
2. 中华医学会内分泌学分会.《高尿酸血症和痛风诊疗指南(2020年)》.中华内分泌代谢杂志,2020,36(1):1-13.
声明:本文健康科普内容的专业知识均参考权威医学资料,真实可靠;部分情节为方便理解已虚构,不对应真实医疗场景或个体案例;本文旨在传播科学的健康理念与知识,不构成任何形式的个体化医疗建议、疾病诊断、治疗方案推荐或用药指导;若您出现身体不适,请务必及时前往正规医疗机构就诊。