骨折康复 哪些因素可能会让骨折愈合的时间延长呢?
要分阶段看,某一阶段未能采取适当的康复措施,都有可能导致愈合不良。
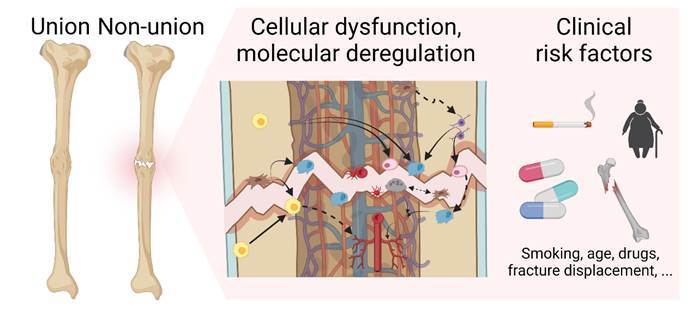
01.骨折愈合阶段的影响
——炎症阶段:此阶段骨架和血管受到破坏,机械稳定性显著下降。若患者在此阶段未能避免负重或过度活动,可能导致骨折部位的进一步损伤,影响愈合。
——纤维血管阶段:随着新血管的形成,骨的稳定性逐渐改善。如果在此阶段未能进行适当的被动活动或轻度主动活动,可能导致血液循环不良,延缓愈合。
——骨形成阶段:此阶段骨的稳定性显著提高,若未能逐步增加负重和功能性训练,可能导致骨组织未能有效重建,影响最终的愈合效果。
——重塑阶段:在此阶段,骨的稳定性达到最高水平。若康复训练不足,可能导致骨组织未能充分重塑,影响骨的形态和功能。
02.细胞和生物机制的影响
骨折愈合涉及多种细胞的相互作用,包括炎症细胞、间充质干细胞、成骨细胞和破骨细胞等。若这些细胞的功能受到影响,可能导致愈合不良。
——炎症反应:急性炎症反应对于骨折愈合至关重要。若炎症反应过强或过弱,均可能影响骨折愈合。慢性炎症状态(如糖尿病或老龄化)可能导致骨愈合延迟。
——细胞招募:间充质干细胞的招募和分化对于骨愈合至关重要。若细胞因子(如CXCL12)信号通路受损,可能导致干细胞无法有效迁移到骨折部位,影响愈合。
——血管生成:血管生成对于骨愈合至关重要。若血管生成受阻,可能导致局部缺氧,影响细胞的功能和骨的再生。
03.其他影响
——机械稳定性不足:内固定术的主要目的是提供足够的机械稳定性,以促进骨折愈合。如果内固定装置(如钢板、螺钉等)未能正确固定骨折部位,可能导致骨折端的微动,进而影响愈合过程。
——血供受损:手术过程中如果损伤到周围的血管,可能导致骨折部位的血供不足。血供不足会导致局部缺氧,影响细胞的功能和骨的再生,进而延缓愈合。
——感染风险:内固定术后,手术部位可能出现感染。感染不仅会引起局部炎症,还可能导致骨组织的坏死,进一步延迟愈合。
——炎症反应:不当的内固定可能导致持续的炎症反应,影响骨折愈合的正常过程。炎症细胞的过度聚集可能导致骨愈合的干扰。
——个体差异:患者的生理状态、年龄、基础疾病(如糖尿病、骨质疏松等)、生活习惯(抽烟喝酒、用药等)都会影响骨折愈合的速度和质量。
04.康复措施的影响
康复措施的选择和实施对骨折愈合至关重要。若康复措施不当,可能导致愈合不良。
——负重管理:在愈合初期,过早负重可能导致骨折部位的再损伤,而过度限制活动又可能导致肌肉萎缩和关节僵硬。
——疼痛管理:疼痛控制不当可能导致患者不愿意进行必要的康复训练,影响功能恢复。
——个体化治疗:每位患者的骨折类型和愈合情况不同,康复计划应根据个体情况进行调整。若未能进行个体化评估和治疗,可能导致康复效果不佳。 健闻登顶计划